L'ostéochondrose de la colonne vertébrale est une lésion chronique et destructrice des disques interarticulaires, du système musculaire et des faisceaux neurovasculaires. Les signes d'ostéochondrose dépendront des dommages causés à une partie spécifique de la colonne vertébrale.
Principaux groupes de symptômes.
Les premiers signes d'ostéochondrose ne sont pas spécifiques et sont associés à la manifestation de maladies concomitantes. Les types de douleurs dépendent de la durée de la maladie :
- phase aiguë (jusqu'à 2 semaines);
- phase subaiguë (2 à 10 semaines) ;
- Phase chronique (plus de 10 semaines).
La phase aiguë de la maladie est caractérisée par une douleur de forte intensité d’apparition soudaine. À mesure que le processus devient chronique, la douleur passe au second plan et une diminution de l'activité motrice apparaît. La perte d'amplitude et de plénitude des mouvements est associée à la formation de contractures (constrictions du tissu conjonctif) dans l'articulation.
Stades de l'ostéochondrose :
- Violation de la structure du disque intervertébral pour diverses raisons. Les conditions préalables au traumatisme apparaissent. Le patient commence à ressentir un léger inconfort.
- Destruction des composants articulaires et rétrécissement de l’espace articulaire. Le patient se plaint de douleurs fulgurantes périodiques dans le dos, dont l'emplacement n'est pas clair.
- Destruction de la surface articulaire avec formation de hernie et déformation d'une section de la colonne vertébrale. Douleur aiguë, difficile à éliminer, intense et bien localisée.
- Formation de contractures. Des bandes de tissu conjonctif empêchent le mouvement normal des articulations. Douleur douloureuse et prolongée avec des périodes d'exacerbation.
syndrome statique
Les manifestations statiques de l'ostéochondrose sont associées à la perte des fonctions de soutien et d'absorption des chocs des vertèbres. La principale fonction de soutien est assurée par les corps vertébraux et les disques intervertébraux. Des éléments supplémentaires de l'articulation (ligaments, muscles) renforcent la structure.
Lorsque des changements se produisent dans le corps vertébral, toute charge mécanique provoque ses dommages et sa déformation. Lorsque les propriétés d'absorption des chocs sont perdues en raison de dommages, des symptômes de fatigue rapide et de raideur musculaire apparaissent.
La destruction des vertèbres à un degré extrême peut entraîner une mauvaise posture ou l'incapacité d'effectuer certains mouvements (flexion, extension, rotation de la tête).
syndrome neurologique
La compression des racines nerveuses adjacentes aux vertèbres affectées fait partie intégrante de l'ostéochondrose. Les racines « motrices » postérieures de la moelle épinière sont les premières touchées, donc les douleurs et l’altération de l’activité musculaire apparaissent en premier. Les racines antérieures « sensibles » sont incluses dans la deuxième étape.
Dans les premiers stades, il existe des manifestations mineures de symptômes du système nerveux.
Principaux symptômes :
- Syndrome douloureux local. Si la région cervicale est touchée - cervicalgie, si la région lombaire est touchée - lumbodynie. A la palpation, la douleur se manifeste par une pression directe sur la colonne vertébrale ou par une excitabilité réflexe de la zone environnante.
- Dans 40 % des cas, des tensions musculaires locales (défense) ou à l'inverse une hypotension musculaire peuvent être observées. Ce phénomène est associé à la participation directe d'un certain groupe musculaire à l'inflammation ou à une irritation réflexe.
- Altérations sensorielles (picotements, chair de poule). Ils apparaissent bien plus tard que le syndrome douloureux.
- Maux de tête, vertiges, déficience visuelle et auditive. Ces symptômes sont associés à une perturbation de la transmission de l'influx nerveux au système nerveux central par les racines comprimées de la moelle épinière.
Toute atteinte neurologique dépend du niveau des dommages.
syndrome vasculaire
Ce syndrome est associé à un manque d’apport sanguin (ischémie) aux racines et à une fermeture progressive (occlusion) de l’artère nourricière.
Ce syndrome revêt une importance particulière dans l'ostéochondrose cervicale, car une compression d'une grosse artère vertébrale se produit dans cette zone. Ce phénomène explique les symptômes neurologiques dus à l'hypoxie cérébrale.
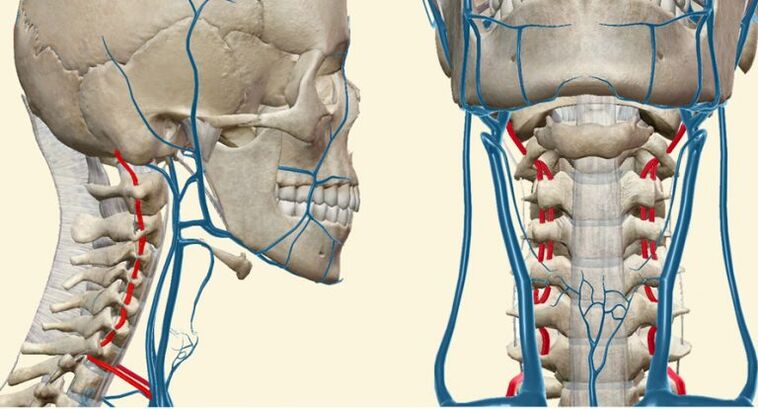
Chez 85 % des personnes, l'apport sanguin aux parties thoraciques, lombaires et sacrées de la moelle épinière se fait par l'artère d'Adamkiewicz. Une modification de la circulation sanguine dans ce vaisseau entraîne un manque d'oxygène et le développement d'un syndrome de claudication intermittente. Elle se caractérise par des sensations de faiblesse et d’engourdissement des jambes, qui apparaissent avec des tensions musculaires.
syndrome trophique
En cas de manque d’apport sanguin, le métabolisme normal des tissus environnants est perturbé. La compression du faisceau neurovasculaire provoque une altération du trophisme et une dégénérescence du tissu cartilagineux normal en tissu fibreux dense. Le phénomène de fibrose est irréversible.
Signes d'ostéochondrose en fonction du niveau de lésion de la colonne vertébrale.
Les plaintes des patients et les autres tactiques de traitement dépendent du niveau de dommage à la colonne vertébrale.
région cervicale
Les symptômes de l'ostéochondrose avec lésions de la colonne cervicale incluent des manifestations non seulement de la colonne vertébrale. Certains des signes ressentis par les patients sont des bourdonnements et des crépitements dans les oreilles et une vision floue.
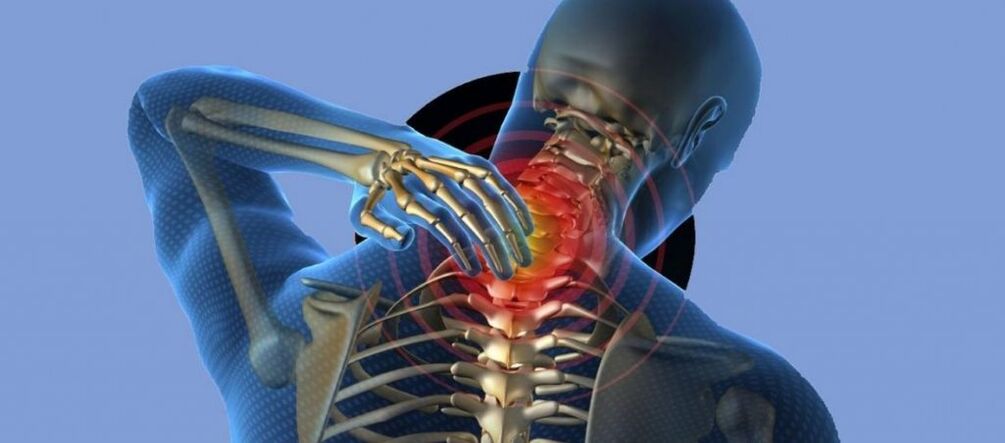
La raison du développement du syndrome de l'artère vertébrale est la compression des vaisseaux sanguins et la perturbation de la circulation sanguine normale dans le cerveau. En conséquence, une hypoxie du système nerveux central et un dysfonctionnement des centres auditifs et visuels.
Plaintes typiques :
- vision floue (perte de champs, « taches » scintillantes devant les yeux) ;
- déficience auditive (sonnerie, crépitement, perte auditive) ;
- vertiges;
- composante douloureuse prononcée;
- diminution des mouvements actifs et passifs des membres supérieurs ;
- engourdissements et picotements à l'effort.
Après l'examen, il peut être révélé :
- Douleur aiguë à la palpation dans la région paravertébrale.
- Symptôme de Sperling : se pencher vers le côté affecté augmente la douleur en raison d'une compression supplémentaire des racines nerveuses.
- Le phénomène de brachialgie nocturne (symptôme de Putman-Schultz). Douleur, altérations sensorielles qui apparaissent exclusivement la nuit et disparaissent le jour.
Région thoracique
L'ostéochondrose thoracique se manifeste comme une conséquence d'une scoliose de grade II à III. Compte tenu des caractéristiques anatomiques et physiologiques de cette partie de la colonne vertébrale, une pathologie survient rarement dans cette zone.
Les principales manifestations seront associées à une altération mineure de la fonction des membres supérieurs.
Symptômes:
- douleur qui augmente avec le mouvement ou la respiration ;
- rayonnement de la douleur vers les organes adjacents (cœur);
- sensation d'engourdissement dans les extrémités;
- diminution de l'activité motrice.
A l'examen, 70 % présentent un symptôme Dejerine positif : la douleur s'intensifie lors de la toux ou des éternuements.
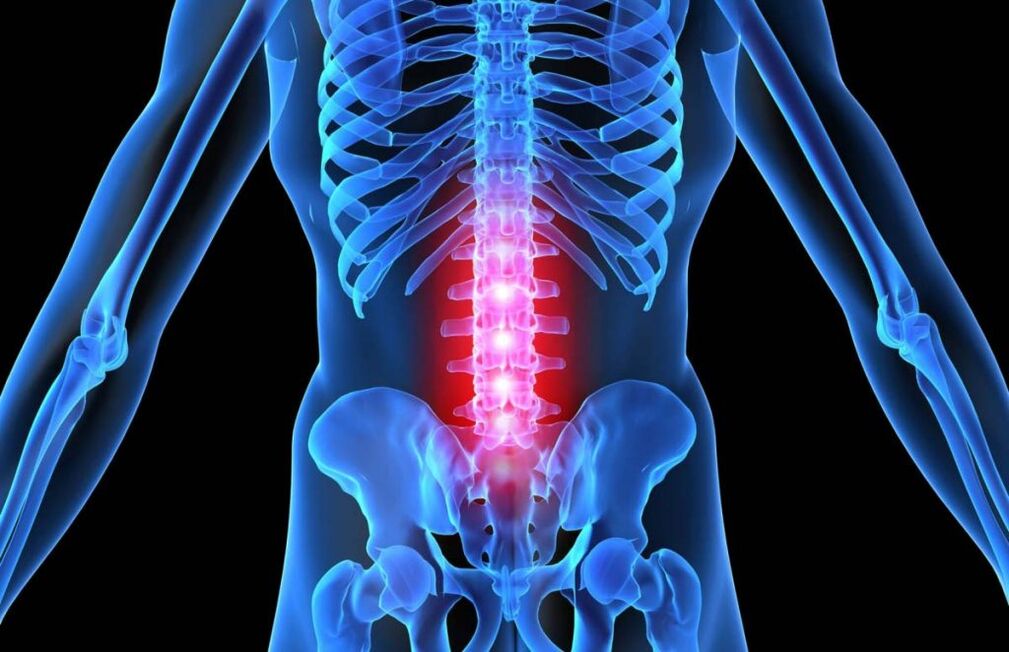
Lombaire
L'ostéochondrose lombaire est la deuxième plus fréquente après l'ostéochondrose cervicale avec des symptômes prononcés dans le tableau clinique.
La colonne vertébrale est la plus solide de cette section et supporte les principales charges statiques. Plaintes typiques :
- Douleur lombaire. En règle générale, la douleur apparaît de manière aiguë et s’intensifie avec le mouvement. Il est presque impossible de différencier une radiculite à un stade précoce.
- Douleur dans les membres inférieurs.
- Altération sensorielle : engourdissements, picotements.
- Position forcée et limitation de charge. L'amplitude des mouvements actifs et passifs diminue à mesure que la maladie progresse.
À l’examen, on distingue quelques symptômes caractéristiques :
- Pointe Raymista. En appuyant sur la colonne vertébrale, il y a une vive douleur.
- Le signe de Lasego. En position allongée, pliez alternativement vos jambes au niveau de l'articulation de la hanche. Les jambes sont étendues au niveau des articulations du genou. Du côté affecté, il y a une vive douleur.
section sacrée
La région sacrée est rarement atteinte seule. La pathologie la plus courante est l’ostéochondrose lombo-sacrée. La raison réside dans l’anatomie : la structure physiologique de cette partie de la colonne vertébrale. La section sacrée comprend 5 vertèbres étroitement fusionnées et formant une puissante articulation osseuse.
Le tableau clinique est similaire à celui d’une lésion du rachis lombaire.
A la palpation, on distingue plusieurs symptômes classiques qui indiquent l'implication de cette section :
- Lorsque la colonne vertébrale est étirée, la douleur disparaît en 5 à 10 minutes. Pour vérifier cela, vous aurez besoin d'une barre horizontale ou d'un mur de gymnastique.
- Le signe d'Amoss. Pour sortir du lit, le patient doit s'appuyer avec ses bras derrière son corps.
Diagnostic
Les plaintes concernant l'ostéochondrose reposent sur la durée, le niveau des dommages et la nature du traitement antérieur. Le diagnostic de l'ostéochondrose sera lié aux caractéristiques individuelles de la maladie. Mais les points principaux lors de l'identification sont :
- Plaintes, anamnèse et tableau clinique.
- Palpation et examen physique.

Instrumental
Les méthodes instrumentales sont basées sur :
- La densitométrie osseuse est une évaluation de la densité osseuse.
- Spondylographie : évaluation de l'état des disques intervertébraux.
- La radiographie montre une destruction des corps vertébraux et une augmentation des espaces articulaires.
- La tomodensitométrie ou l'IRM sont aujourd'hui les méthodes les plus efficaces. Les signes d'ostéochondrose grâce à l'IRM permettent de la différencier des hernies, des tumeurs et des traumatismes. L'IRM montre toutes les composantes de l'articulation et les modifications inflammatoires des tissus environnants.
Laboratoire (Analyse)
Il n'existe pas de méthodes de recherche en laboratoire spécifiques pour l'ostéochondrose. Toutes les études ci-dessus visent à rechercher une inflammation et un diagnostic différentiel. Rendez-vous requis :
- UAC : changement de formule, augmentation des leucocytes et de la VS ;
- OAM : changement de densité, apparition de leucocytes ;
- HD : modification du taux de calcium, phosphore, ASLO ;
- du sang pour le sucre.
Traitement pharmacologique
La thérapie médicamenteuse constitue la base des tactiques de traitement de l'ostéochondrose aiguë, chronique ou secondaire. Les protocoles de traitement comprennent :
- Les AINS agissent immédiatement sur tous les syndromes d'ostéochondrose. Il soulage l'inflammation et la douleur, améliore la microcirculation et le métabolisme et améliore l'activité motrice.
- Si la composante douloureuse est prononcée, le traitement doit commencer par ce symptôme. Les comprimés ne soulagent pas la douleur. L'utilisation de verrous est beaucoup plus efficace.
- Relaxants musculaires : éliminent les spasmes musculaires réflexes.
- Les pommades et gels locaux procurent des effets analgésiques et anti-inflammatoires. Ils sont présentés sur le marché en plusieurs versions.
Physiothérapie et massages.
L'objectif principal de la physiothérapie dans le traitement est le soulagement rapide des changements inflammatoires. Les principales options de traitement actuellement utilisées :
- L'électrothérapie est une exposition à un courant alternatif.
- La magnétothérapie est une exposition à des champs magnétiques puissants.
- La thérapie extracorporelle par ondes de choc est l’action des ultrasons à haute fréquence.
- Réflexologie – action sur les zones réflexogènes.
La thérapie manuelle et le massage redonnent du tonus musculaire. Ceci est important en cas de lésions chroniques, car la formation de contractures réduit considérablement toute activité motrice.
Les deux méthodes sont basées sur un impact mécanique sur la zone de dommage suspecté.
exercice thérapeutique
Les exercices pour l'ostéochondrose sont inclus dans l'ensemble général des mesures thérapeutiques. La thérapie par l'exercice assure un trophisme accru et une restauration rapide de l'activité motrice. L'ensemble des exercices dépend du niveau de développement et de la durée de la blessure.
Avantages de la thérapie par l'exercice :
- améliore les processus métaboliques;
- réduit la pression sur les racines ;
- corrige la posture;
- Renforce l'appareil musculo-ligamentaire.

En règle générale, la durée du cours ne dépasse pas deux semaines pour tout type d'ostéochondrose.
Traitement traditionnel
Les syndromes d'ostéochondrose peuvent être atténués grâce à un traitement à domicile. En phase aiguë ou en cas de manifestations cliniques sévères, l'automédication n'est pas recommandée. Quelques recettes de médecine traditionnelle :
- Chaleur sèche. Faites chauffer le sel marin. Enveloppez-le dans une gaze ou une serviette et appliquez-le sur la zone affectée pendant 10 à 15 minutes.
- Faites bouillir les pommes de terre, écrasez-les et enveloppez-les dans un torchon. Réchauffez la zone affectée pendant 10 minutes.
- Infusion de fleurs de camomille, calendula, millepertuis et 70% d'alcool. Prendre 1 cuillère à café d'herbes médicinales en proportions égales, mélanger et placer dans un récipient. Versez 200 ml de solution alcoolique. Infuser pendant 5 jours. Frottez la zone affectée 2 fois par jour pendant 10 minutes pendant 2 semaines.























